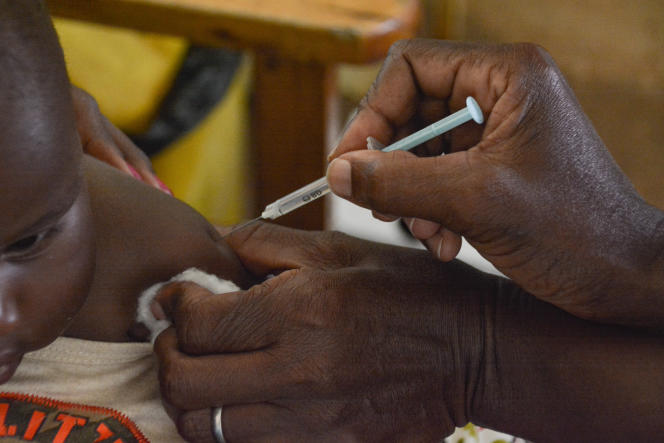
Le Monde – Tribune. Le 6 octobre, l’Organisation mondiale de la santé (OMS) a recommandé le vaccin RTS,S/AS01, développé par le groupe pharmaceutique britannique GSK, pour la lutte contre le paludisme. Dans les médias, les articles traitant de cette nouvelle se sont félicités de l’avancée scientifique que représente le développement d’un vaccin antipaludique. Pourtant, avec une efficacité estimée de 30 %, quelles pourraient être les conséquences de son déploiement sur le terrain ? A notre connaissance, aucun article ne s’est penché sur cette question.
Au début des années 2000, le paludisme – une maladie provoquée par un parasite unicellulaire transmis par la piqûre de certains moustiques – tuait 800 000 personnes par an, en majorité des enfants en bas âge des pays d’Afrique subsaharienne. Les progrès réalisés au cours des deux dernières décennies ont permis une réelle amélioration. Mais 400 000 individus en meurent toujours chaque année et le chemin à parcourir pour se libérer définitivement de ce fardeau semble encore long.
Actuellement, la lutte contre le paludisme repose sur la prévention de la piqûre infectante des moustiques vecteurs (notamment grâce à des moustiquaires), le diagnostic rapide de l’infection et le traitement avec des molécules antiparasitaires (antipaludéens). Ces médicaments soignent tous les cas de paludisme simples avec une efficacité proche de 100 %. C’est l’utilisation combinée de ces différents outils qui a permis de réduire le nombre de victimes jusqu’au niveau actuel.
Le paludisme est donc une maladie que l’on peut prévenir et guérir, si tant est que le diagnostic est établi et le traitement administré le plus rapidement possible après l’apparition des premiers symptômes. Le défi majeur pour diminuer davantage le nombre de morts est d’augmenter l’accès à cet arsenal, qui reste limité pour les populations les plus pauvres et dans les zones les plus reculées.
Quatre injections en un an
Concernant le vaccin RTS,S/AS01, l’OMS recommande l’administration de quatre doses aux enfants à partir de l’âge de 5 mois. Ces quatre injections répétées en l’espace d’un an procurent une efficacité de 30 %, limitée dans le temps (de douze à dix-huit mois).
Ainsi, parmi des enfants infectés par le parasite, seuls trois vaccinés sur dix seraient protégés des crises de paludisme graves, tandis que les sept autres seront toujours susceptibles de développer la maladie et d’en mourir. Si l’avancée scientifique que représente ce vaccin est indéniable, la portée médicale annoncée ne peut être évaluée qu’en regard du contexte sanitaire et socio-économique de chaque pays concerné et des schémas prophylactiques et thérapeutiques qui y sont déjà mis en œuvre.
Première question : que va apporter ce vaccin efficace à 30 % ? Dans l’hypothèse de son déploiement, mettons-nous tout d’abord à la place d’une équipe médicale en pleine campagne de vaccination. Pour respecter le consentement éclairé prôné par l’OMS – plutôt que la contrainte –, il va lui falloir expliquer qu’elle va faire une piqûre à chaque enfant quatre fois en un an pour le protéger contre le paludisme, mais que malgré cela, parmi dix enfants infectés par le parasite et vaccinés, sept pourront contracter une forme grave et en mourir.
Il faudra donc indiquer qu’il est impérieux de continuer de faire « comme avant la vaccination », c’est-à-dire dormir sous moustiquaire, aller au centre de santé à chaque fièvre et acheter toujours aussi rapidement que possible les médicaments pour traiter l’enfant si le test de diagnostic rapide (TDR) est positif. Dans ces conditions, il est à craindre que le consentement éclairé soit difficile à obtenir et, surtout, que les individus aient du mal à appréhender un message aussi contradictoire.
Mettons-nous à présent à la place d’une famille vivant dans une zone endémique du paludisme. Le choix du recours au soin peut être difficile lorsque les revenus sont très contraints. Certains parents pourraient renoncer à se rendre au centre de santé si leur enfant est vacciné. Ainsi, nous nous inquiétons des conséquences du déploiement d’un tel vaccin qui pourrait, paradoxalement, provoquer plus de mortalité.
Un autre vaccin plus efficace
Seconde question : pourquoi a-t-il été recommandé par l’OMS ? L’année 2021 a vu la publication de résultats très prometteurs pour un autre vaccin, le R21/MM, développé par l’université d’Oxford et qui, en essai randomisé contrôlé en double aveugle sur 450 enfants, protège à plus de 70 % des formes de paludisme grave.
En tant que chercheurs, nous nous félicitons évidemment des avancées en termes de recherche sur les vaccins contre le paludisme. Mais nous nous interrogeons sur l’urgence qu’il y avait à recommander le vaccin RTS,S/AS01 alors qu’un nouveau, plus efficace, est actuellement évalué à l’échelle communautaire (phase 3), que d’autres sont en développement et que l’arsenal de lutte actuel n’est toujours pas à la portée de toutes les familles qui en ont besoin.
La recommandation par l’OMS est le sésame pour qu’un outil (moustiquaire, médicament, vaccin…) soit subventionné par les fonds internationaux. Des financements qui constituent une part très importante de l’effort multilatéral de lutte contre cette maladie et permettent sur le terrain l’accès à la prévention et aux traitements à moindres coûts, voire un accès gratuit pour une partie de la population.
Cédric Pennetier, Karine Mouline, André Sagna, Florence Fournet et Thierry Lefèvre, Laboratoire « Maladies infectieuses et vecteurs : écologie, génétique, évolution et contrôle » (IRD-CNRS-Université de Montpellier) ; Sié Hermann Pooda, Université de Dédougou (Burkina Faso) ; Armel Djènontin, Université d’Abomey-Calavi (Bénin) ; François Hien, Institut de recherche en sciences de la santé (Burkina Faso) ; Alphonsine Koffi, Institut Pierre-Richet et Institut national de santé publique (Côte d’Ivoire).
Source : Le Monde
Les opinions exprimées dans cette rubrique n’engagent que leurs auteurs. Elles ne reflètent en aucune manière la position de www.kassataya.com
Diffusion partielle ou totale interdite sans la mention : Source www.kassataya.com





